睡眠時無呼吸症候群(SAS)は直接の死因にはならない
 睡眠時無呼吸症候群は、直接の死因にはならずそれが原因で引き起こされる合併症によって死亡する危険性が高いです。
睡眠時無呼吸症候群は、直接の死因にはならずそれが原因で引き起こされる合併症によって死亡する危険性が高いです。
命に関わる重大な合併症は以下の2つが考えられます。
- ・心不全
- ・脳血管疾患
病気の概要、睡眠時無呼吸症候群によって引き起こされる理由について解説します。
睡眠時無呼吸症候群(SAS)の合併症①心不全
心不全とは、全身に血液を送る心臓のポンプ機能が正常に働かない状態を言います。
原因は、心臓へ酸素や栄養を送っている血管(冠動脈)が狭くなることで、ポンプ機能が低下する(虚血性)場合が考えられます。
また、高血圧により心臓に負担がかかることで機能が低下する場合もあります。
睡眠時無呼吸症候群により、以下のような変化が体内で起きています。
- ・低呼吸や無呼吸により、体内の酸素が不足する(交感神経が優位になる)
- ・血圧を上昇させる
- ・血管に負担がかかり、動脈硬化を引き起こす
- ・心臓に酸素や栄養を与えている血管にも負担がかかり心不全を起こす
上記のように、睡眠時無呼吸症候群による低呼吸や無呼吸によって心臓に影響を及ぼしています。
参考:日本心臓財団 メディアワークショップ – SASと心不全
睡眠時無呼吸症候群(SAS)の合併症②脳血管疾患
脳血管疾患とは、脳の血管が狭くなったり破れたりすることで起こる病気の総称です。
代表的な疾患は、以下のような病気があります。
- ・血管が狭くなることで起こる病気:一過性脳虚血発作、脳梗塞
- ・血管が破れることで起こる病気:クモ膜下出血、脳内出血
脳血管疾患の原因は、高血圧です。
睡眠時無呼吸症候群により、高血圧が続くことで脳の血管がもろくなり、破れたり狭くなったりすることで発症します。
脳血管疾患は発症すると命に関わる場合が多く、一命をとりとめても後遺症が残ることがあります。
高血圧がコントロールできれば脳血管疾患の予防ができるため、睡眠時無呼吸症候群による高血圧も治療すれば脳血管疾患の危険性も回避できるでしょう。
参考:運輸・交通SAS対策支援センター 睡眠時無呼吸症候群とSAS
睡眠時無呼吸症候群(SAS)の人は死亡率が高い
 睡眠時無呼吸症候群の患者を10年以上観察した研究によると、適切な治療をしていない中等症以上の患者さん100人中、37人が8年の間に死亡していることが分かりました。
睡眠時無呼吸症候群の患者を10年以上観察した研究によると、適切な治療をしていない中等症以上の患者さん100人中、37人が8年の間に死亡していることが分かりました。
睡眠時無呼吸症候群は、無呼吸指数に応じて以下のように軽症・中等症・重症に分類されています。
| 分類 | 無呼吸指数 |
|---|---|
| 軽症 | 5以上15未満 |
| 中等症 | 15以上30未満 |
| 重症 | 30以上 |
無呼吸指数とは、1時間に低呼吸と無呼吸を何回繰り返したかを示す数を言います。
重症の場合は、1時間に低呼吸または無呼吸を、30回繰り返していることになります。
しかし適切に治療を受けた患者さんに死亡した人がいないということも分かっているため、睡眠時無呼吸症候群の早期の治療開始が重要と言えるでしょう。
参考:みやざきRCクリニック 睡眠時無呼吸症候群(SAS)
参考:National Library of Medicine 睡眠時無呼吸症候群における死亡率と無呼吸指数
参考:帝人ヘルスケア 睡眠時無呼吸症候群(SAS)の定義・重症度分類
睡眠時無呼吸症候群(SAS)になりやすい人の特徴とは?
 以下に当てはまる人は、睡眠時無呼吸症候群になりやすいと言えます。
以下に当てはまる人は、睡眠時無呼吸症候群になりやすいと言えます。
- ・肥満
- ・男性
- ・閉経後の女性
- ・飲酒の習慣がある
- ・睡眠安定剤を服用している
- ・あごの骨格が小さい
理由について、次に解説します。
肥満
日本の睡眠時無呼吸症候群の中等症以上と診断された患者さんのBMIは、平均28.2であることが分かっています。
日本肥満学会が定める、BMIは以下のように分類されます。
| 肥満度 | BMI |
|---|---|
| やせ | 18.5未満 |
| 標準 | 18.5以上25未満 |
| 肥満度1 | 25以上30未満 |
| 肥満度2 | 30以上35未満 |
| 肥満度3 | 35以上40未満 |
| 肥満度4 | 40以上 |
上記のことから、肥満の人は睡眠時無呼吸症候群になりやすいと言えるでしょう。
首周りに脂肪がつくことで気道を圧迫し、狭くなりやすいことが原因です。
参考:日本肥満学会 肥満と肥満症
参考:やまがた呼吸器内科クリニック 睡眠時無呼吸症候群(SAS)Q&A
男性
睡眠時無呼吸症候群の研究にて、女性と比べて男性の方がなりやすいという結果が出ています。
その理由は、男性は上半身や首周りに脂肪がつきやすい傾向があるからです。
男性で肥満を指定されている場合は、睡眠時無呼吸症候群になりやすいと言えるでしょう。
閉経後の女性
女性ホルモンの一種である、プロゲステロンがのどの筋肉を活発に動かしています。
しかし閉経すると、プロゲステロンの分泌が減り、のどの筋肉が低下することで睡眠時無呼吸症候群を発症しやすくなると言われています。
閉経前の女性と比較すると、閉経後に睡眠時無呼吸症候群を発症する危険性は2~3倍になるという統計も出ているようです。
また、夜間のいびきや日中の眠気などの自覚症状が現れにくいことが多く、発見が遅れることもあるため、注意しましょう。
飲酒の習慣がある
飲酒により、のどや舌の筋肉が緩み、気道に落ちてくることで空気の通り道を塞いでしまいます。
飲酒して寝ると、いびきをかくことが多いのは、このためです。
無呼吸により体内の酸素量が減ると、苦しくなって目が覚めますが、飲酒により苦しくなる感覚が鈍くなり無呼吸の時間が長くなると言われています。
飲酒は、より睡眠時無呼吸症候群を悪化させる原因になると言えるでしょう。
睡眠安定剤を服用している
飲酒と同様、薬の作用で筋肉が緩みます。
舌が気道に落ちることで空気の通り道を塞ぎ、無呼吸が起こります。
あごの骨格が小さい
日本人の骨格の特徴として、あごの骨格が小さいと言われています。
必然的に気道も狭くなるため、欧米人と比較すると、睡眠時無呼吸症候群を発症しやすい骨格だと言えるでしょう。
骨格の特徴から、欧米人と比較すると肥満度が低い人でも睡眠時無呼吸症候群を発症している割合が高いです。
欧米人の睡眠時無呼吸症候群を発症した患者さんの平均BMIは30です。一方日本人は28であり、欧米人より肥満度が低いことが分かっています。
これは標準体型の人でも睡眠時無呼吸症候群を発症していると言えるため、骨格の小ささが影響していると言えるでしょう。
睡眠時無呼吸症候群(SAS)の症状とは?
 睡眠時無呼吸症候群の代表的な症状には、以下の4つが挙げられます。
睡眠時無呼吸症候群の代表的な症状には、以下の4つが挙げられます。
- ・睡眠中のいびき・無呼吸
- ・夜中に目が覚める
- ・起床時の倦怠感や頭痛
- ・日中の眠気
このような症状が出る理由について、次に解説します。
睡眠中のいびき・無呼吸
寝ている間にあごや舌の筋肉が緩み、気道に舌が落ちてきます。
舌が気道を狭くすることでいびきが起こるのです。さらに、落ちてきた舌が気道を完全に塞ぐと、無呼吸を起こします。
呼吸が制限されることで体内の酸素量が減り、様々な影響が出ます。
夜中に目が覚める
上記のように、無呼吸になると苦しさを自覚して目が覚める場合があります。
そのほか、無呼吸によって自律神経が優位になることで、身体の活動が活発化されます。寝ているはずなのに、自律神経が活発になっているため、日中と同じように身体は動いている状態になるのです。
そのため、日中と同様に尿が作られることから、夜でもトイレに行きたくて目が覚めることがあります。
起床時の倦怠感や頭痛
夜間寝ているようでも、交感神経が活発になることで身体は休めていません。
そのため、朝目が覚めると倦怠感や頭痛が起こります。
頭痛は、身体が休めていないことから感じるストレスによって、引き起こされていると考えられています。
日中の眠気
夜十分な睡眠が取れていないため、日中眠くなります。
中には突然意識を失うほどの眠気を感じる人もいるようです。
日中の眠気について、自己診断できる指標がありますので、チェックしてみましょう。
| チェック項目 | ほとんど寝ない | たまに寝る | 半々で寝る | ほぼ寝る |
|---|---|---|---|---|
| 座って雑誌や新聞を読んでいるとき | 0 | 1 | 2 | 3 |
| 座ってテレビを見ているとき | 0 | 1 | 2 | 3 |
| 会議中や映画館で座っているとき | 0 | 1 | 2 | 3 |
| 1時間続けて乗員として車に乗っているとき | 0 | 1 | 2 | 3 |
| 午後横になっているとき | 0 | 1 | 2 | 3 |
| 座って人と話しているとき | 0 | 1 | 2 | 3 |
| 昼食後静かに座っているとき(飲酒無) | 0 | 1 | 2 | 3 |
| 座って書き物をしているとき | 0 | 1 | 2 | 3 |
合計が11点以上ある場合は、生活に支障がある眠気と判断でき、睡眠時無呼吸症候群である可能性が高いです。
睡眠時無呼吸症候群(SAS)の治療とは?
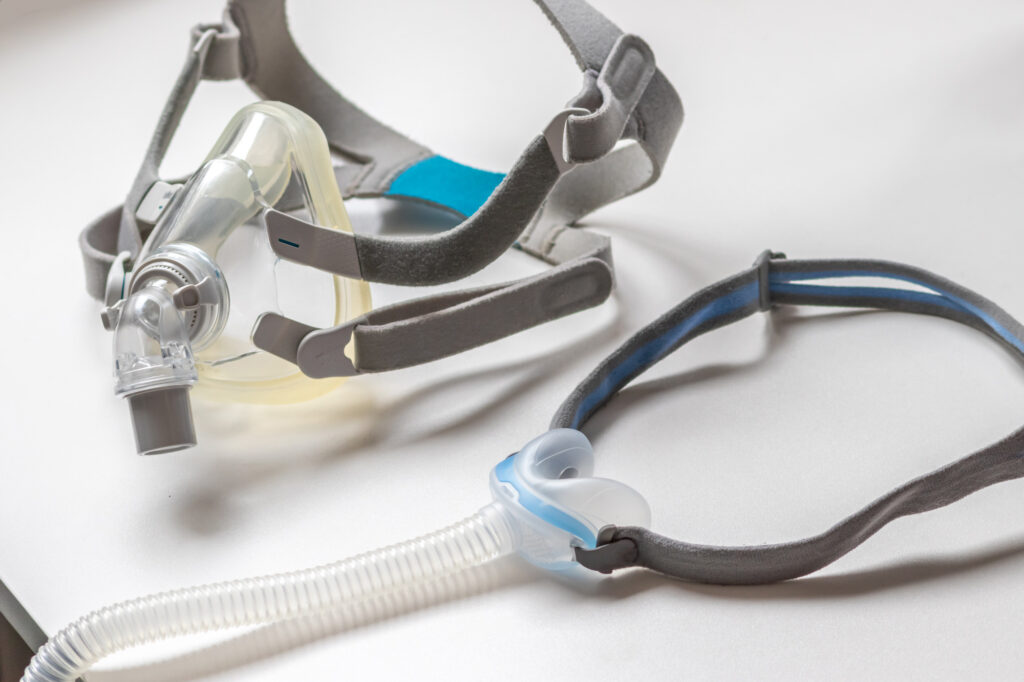 睡眠時無呼吸症候群と診断された場合は、重症度に応じて適切な治療が必要です。
睡眠時無呼吸症候群と診断された場合は、重症度に応じて適切な治療が必要です。
主な治療方法は、以下の3つです。
- ・マウスピースの装着
- ・CPAP(シーパップ)
- ・生活習慣の改善
具体的な治療内容について、次に解説します。
マウスピースの装着
マウスピースを装着することで、舌が気道に落ちて塞がないように予防する方法です。
主に軽症の患者さんに適応される治療方法ですが、重症の患者さんでも後述するCPAP治療が難しい場合や、離脱する時期などにも使用されます。
マウスピースを装着すれば、舌が落ちるのを予防できることから、装着したその日から効果が実感できると言われています。
CPAP
CPAPとは、鼻にマスクを装着して空気を送り込み、気道の閉塞を防ぐ治療方法です。
睡眠時無呼吸症候群の中等症以上の患者さんに適応される治療方法であり、装着したその日から「いびきがなくなった」「よく眠れた」などの効果が実感できます。
マスクを装着して寝ることに慣れないうちは違和感がありますが、CPAPは継続して使用することが重要です。
生活習慣の改善
睡眠時無呼吸症候群の最大の原因は肥満です。
マウスピースやCPAPを使って、低呼吸・無呼吸を予防することはできますが、根本的な治療は生活習慣の改善にあると言えるでしょう。
以下のポイントを参考に、生活習慣を見直しましょう。
- ・肥満改善のため、食事はバランスよく腹八分目に抑え、適度な運動をする
- ・飲酒はあごや舌の筋肉が緩むため、飲酒を控える
- ・睡眠安定剤は筋肉を緩める作用があるため、かかりつけ医と相談して適切な服用を心がける
- ・タバコは呼吸機能を低下させるため禁煙する
睡眠時無呼吸症候群(SAS)は適切に治療すれば改善が見込める
 マウスピースやCPAP、生活習慣の改善などの治療を行うことで、睡眠時無呼吸症候群は改善が見込める病気です。
マウスピースやCPAP、生活習慣の改善などの治療を行うことで、睡眠時無呼吸症候群は改善が見込める病気です。
自分の重症度を把握し、何が原因なのかを明確にすることで適切な治療が受けられます。
睡眠時無呼吸症候群を改善すれば、心不全や脳血管疾患の発症を抑え、命の危険を回避できます。
気になる症状がある方、いびきや無呼吸を指摘されている方は検査を受けましょう。
まとめ
 睡眠時無呼吸症候群が引き起こす合併症により、健康な人よりも死の危険性が高いことが分かりました。
睡眠時無呼吸症候群が引き起こす合併症により、健康な人よりも死の危険性が高いことが分かりました。
しかし、睡眠時無呼吸症候群と診断されたからといって、すぐ死に直結するものではなく、適切に治療を受ければ死亡の危険性は健康な人に限りなく近づけることができます。
朝目覚めたときの倦怠感や頭痛、日中の眠気を自覚している方、家族からいびきや無呼吸を指摘されている方は、検査を受けましょう。
睡眠時無呼吸症候群は、早期発見・治療が重要です。
よくある質問
Q.睡眠時無呼吸症候群(SAS)によって死亡することはありますか?
A.睡眠時無呼吸症候群(SAS)が直接の死因にはなりません。低呼吸や無呼吸を起こすことで、心臓や脳の血管に負担がかかり、心不全や脳梗塞などの新たな病気を引き起こします。睡眠時無呼吸症候群(SAS)は死亡原因となった病気のきっかけと言えるでしょう。反対に心不全や脳梗塞を起こすことで睡眠時無呼吸症候群(SAS)を発症し、さらに病状が悪化するケースもあります。血管系の病気には、睡眠時無呼吸症候群(SAS)が密接に関わっていると言えます。
Q.睡眠時無呼吸症候群(SAS)になりやすい人の特徴はありますか?
A.肥満・男性・閉経後の女性・あごの骨格が小さい人などが特徴です。舌の付け根が気道に落ちてくることで十分な呼吸ができなくなりますが、先述の特徴はこのような状態になりやすい人と言えます。

